تفاوت لاپاراسکوپی با جراحی باز چیست؟
تفاوت اصلی بین لاپاراسکوپی و جراحی باز در نحوه دسترسی به منطقه مورد جراحی و میزان تهاجمی بودن این روشهاست. در ادامه به بررسی جزئیات تفاوت این دو روش میپردازیم:
1. روش انجام جراحی
- جراحی باز: در جراحی باز، پزشک با ایجاد یک برش بزرگ روی پوست، به محل جراحی دسترسی پیدا میکند. این برش معمولاً طولانی است تا به ساختارهای داخلی بدن دسترسی مستقیم فراهم شود.
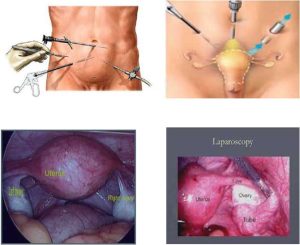
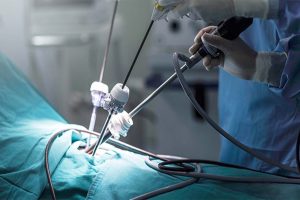
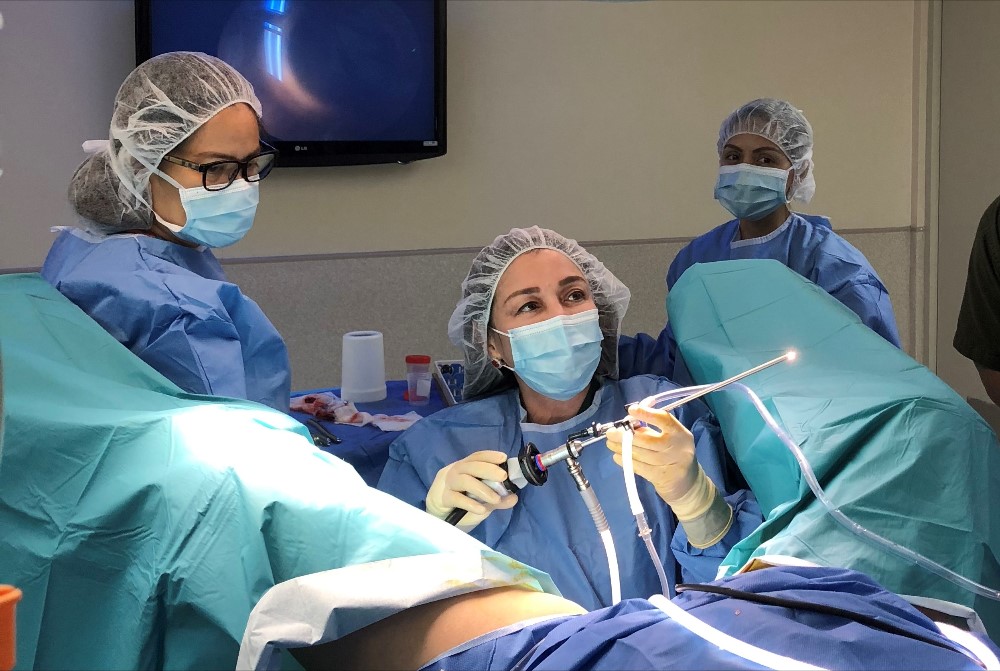
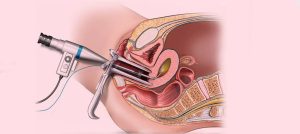
- لاپاراسکوپی: در لاپاراسکوپی، جراح چند برش کوچک (عموماً ۳ تا ۵ سانتیمتری) روی پوست ایجاد میکند و از طریق یکی از این برشها، دستگاهی به نام لاپاراسکوپ را وارد میکند. لاپاراسکوپ دارای دوربین و نور است که به جراح امکان مشاهده داخل بدن را از طریق مانیتور میدهد. ابزارهای جراحی نیز از برشهای کوچک دیگر وارد میشوند.
2. میزان تهاجمی بودن
- جراحی باز: به دلیل برش بزرگتر، جراحی باز بسیار تهاجمیتر است و بافت بیشتری از بدن تحت تأثیر قرار میگیرد.
- لاپاراسکوپی: لاپاراسکوپی کمتهاجمی محسوب میشود زیرا با ایجاد چند برش کوچک انجام میشود. این امر باعث میشود بافتها کمتر آسیب ببینند.
3. دوره بهبودی
- جراحی باز: به دلیل برش بزرگتر و تهاجم بیشتر، دوره بهبودی طولانیتر است. معمولاً بیمار باید مدت بیشتری را در بیمارستان سپری کند و بهبودی کامل ممکن است چندین هفته طول بکشد.
- لاپاراسکوپی: با توجه به برشهای کوچکتر، دوره بهبودی کوتاهتر است. بیمار ممکن است تنها چند روز در بیمارستان بستری باشد و بهبودی سریعتر رخ دهد.
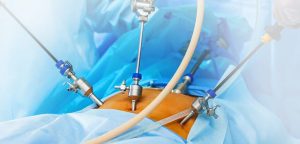
4. درد و ناراحتی پس از جراحی
- جراحی باز: به دلیل برش بزرگ، درد و ناراحتی بیشتری پس از جراحی احساس میشود که معمولاً نیاز به داروهای مسکن قویتری دارد.
- لاپاراسکوپی: درد و ناراحتی کمتری به دلیل کوچکتر بودن برشها وجود دارد و نیاز به مسکن کمتری خواهد بود.
5. جای زخم و ظاهر پوست
- جراحی باز: جای زخم بزرگتر و قابلمشاهدهای روی پوست باقی میماند. برای برخی بیماران، این موضوع از نظر زیبایی مشکلساز است.
- لاپاراسکوپی: برشهای کوچک لاپاراسکوپی معمولاً جای زخمهای کوچک و کمتر قابلمشاهدهای باقی میگذارند که از نظر زیبایی برتری دارد.
6. احتمال عفونت و عوارض جانبی
- جراحی باز: به دلیل بزرگتر بودن برش و مواجهه بیشتر با محیط، احتمال عفونت و عوارض پس از جراحی بیشتر است.
- لاپاراسکوپی: به دلیل کوچک بودن برشها و کمتهاجمی بودن روش، خطر عفونت و عوارض جانبی کمتری دارد.
7. کاربردها
- جراحی باز: این روش برای جراحیهای پیچیدهتر یا مواردی که جراح نیاز به دید کامل و دسترسی وسیعتری دارد، مانند جراحیهای قلب و برخی جراحیهای اورژانسی استفاده میشود.
- لاپاراسکوپی: این روش بیشتر برای جراحیهای شکمی، مانند کیست تخمدان، اندومتریوز، آپاندیسیت، و برخی جراحیهای کبد و کیسه صفرا مورد استفاده قرار میگیرد.
8. هزینهها
- جراحی باز: در بسیاری از موارد، هزینههای جراحی باز کمتر است، اما به دلیل نیاز به بستری طولانیتر، هزینههای بیمارستان ممکن است افزایش یابد.
- لاپاراسکوپی: به دلیل نیاز به تجهیزات پیشرفتهتر، ممکن است هزینه بیشتری داشته باشد، اما به دلیل دوره بستری کوتاهتر، در نهایت مقرون به صرفه باشد.
در کل، لاپاراسکوپی به دلیل کمتهاجمی بودن، دوره بهبودی کوتاهتر، درد و عوارض کمتر، و جای زخمهای کوچکتر، روش ترجیحی برای بسیاری از جراحیها است. با این حال، در مواردی که پیچیدگی جراحی زیاد باشد یا نیاز به دسترسی بیشتر باشد، جراحی باز انتخاب مناسبی است. انتخاب نهایی روش جراحی بسته به شرایط بیمار و توصیه جراح انجام میشود.
9. کیفیت تصویر و دید جراح
- جراحی باز: در جراحی باز، جراح میتواند ناحیه مورد جراحی را بهصورت مستقیم ببیند و از طریق لمس بافتها، بهتر تشخیص دهد. این موضوع برای برخی از جراحیهای پیچیده بسیار حیاتی است.
- لاپاراسکوپی: در لاپاراسکوپی، جراح از طریق دوربین با کیفیت بالا که به لاپاراسکوپ متصل است، تصاویر را روی یک مانیتور مشاهده میکند. تصاویر بزرگنماییشدهای که لاپاراسکوپی ارائه میدهد، امکان مشاهده دقیقتر نواحی کوچک و حساس را فراهم میکند که در برخی موارد میتواند مزیت محسوب شود.
10. کنترل خونریزی و مدیریت بافتها
- جراحی باز: در جراحی باز، جراح کنترل کامل بر بافتها و عروق خونی دارد و میتواند خونریزیها را به سرعت کنترل کند. این ویژگی در موارد اضطراری و زمانی که خونریزی شدیدی رخ دهد بسیار مفید است.
- لاپاراسکوپی: در لاپاراسکوپی، به دلیل ابزارهای دقیق و کوچک، مدیریت خونریزی دشوارتر است. با این حال، تکنولوژیهای جدیدتر مانند انرژی الکتروکوتر و لیزر به کنترل خونریزی در لاپاراسکوپی کمک میکند.
11. دقت و ظرافت عمل
- جراحی باز: این روش ممکن است در مواردی که نیاز به دسترسی کامل و مستقیم به محل جراحی است، برای جراح گزینه بهتری باشد، اما نمیتواند به همان سطح ظرافت لاپاراسکوپی در بافتهای کوچکتر دست یابد.
- لاپاراسکوپی: ابزارهای ظریف لاپاراسکوپی به جراح امکان میدهند تا با دقت بیشتری عمل کند، که برای جراحیهای بسیار حساس مانند جراحیهای مربوط به تخمدانها، لولههای فالوپ و سایر بافتهای کوچک بسیار مؤثر است.
12. کاربردهای گستردهتر لاپاراسکوپی در پزشکی مدرن
با پیشرفت تکنولوژی و توسعه ابزارهای جدید، امروزه لاپاراسکوپی کاربرد گستردهای در زمینههای مختلف پزشکی پیدا کرده است. برخی از این کاربردها شامل موارد زیر است:
- جراحی عمومی: مانند عمل آپاندکتومی و برداشتن کیسه صفرا.
- زنان و زایمان: برای درمان مشکلات رحمی، کیستهای تخمدانی، و اندومتریوز.
- ارولوژی: برای جراحیهای مربوط به کلیهها و مثانه.
- بیماریهای گوارشی: مانند جراحی برای درمان رفلاکس معده (GERD) و درمان فتقهای دیافراگمی.
13. دسترسی به تکنولوژی و نیاز به مهارتهای تخصصی
- جراحی باز: اکثر جراحان به دلیل تجربه و آموزشهای سنتی به راحتی جراحی باز را انجام میدهند و این روش به تکنولوژی خاصی نیاز ندارد.
- لاپاراسکوپی: این روش نیازمند تجهیزات پیشرفته و آموزش تخصصی برای جراحان است. عدم مهارت کافی جراح در این روش میتواند منجر به عوارضی شود؛ به همین دلیل انجام آن توسط جراحان آموزشدیده و مجرب توصیه میشود.
14. احتمال بازگشت بیماری یا نیاز به جراحی مجدد
- جراحی باز: در جراحی باز به دلیل دسترسی کامل به ناحیه، احتمال درمان کامل و کاهش بازگشت بیماری بالاتر است.
- لاپاراسکوپی: در موارد نادر، ممکن است جراح به دلیل عدم دسترسی کامل به بافتها یا تشخیص دقیق، نیاز به جراحی مجدد داشته باشد. این موضوع در صورت بروز چالشهای فنی یا پیچیدگیهای خاص در لاپاراسکوپی محتمل است.
15. عوارض طولانیمدت
- جراحی باز: به دلیل برشهای بزرگتر و دسترسی بیشتر به بافتها، احتمال بروز چسبندگیها، اسکارهای داخلی و مشکلات گوارشی و تناسلی در برخی موارد وجود دارد.
- لاپاراسکوپی: به دلیل برشهای کوچکتر و عدم ایجاد تغییرات وسیع در بافتها، عوارض طولانیمدت مانند چسبندگی و اسکارهای داخلی کمتر مشاهده میشود.
لاپاراسکوپی به دلیل مزایای فراوانی که از نظر دوره بهبودی، کاهش درد، بهبود سریعتر و نیاز کمتر به بستری دارد، گزینهای ایدهآل برای بسیاری از بیماران است و ترجیح داده میشود. از سوی دیگر، جراحی باز همچنان برای موارد پیچیده یا اورژانسی انتخاب مناسبی است که به جراح امکان دسترسی و دید مستقیم بیشتری میدهد.
با توجه به ویژگیهای خاص هر بیمار و شرایط بیماری، پزشک معالج معمولاً با در نظر گرفتن همه این عوامل، بهترین روش جراحی را انتخاب میکند.